Last updated: 28 Nov 24 11:27:02 (Asia/Shanghai)
第32章 脊柱、脊髓损伤与骨盆骨折
This tutorial is powered by Bensz/黄伟斌
脊柱骨折
脊柱骨折以胸腰段骨折最常见,可以并发脊髓或马尾神经损伤。胸腰段脊柱(T10~L2)位于胸腰生理弧度的交汇部,是应力集中之处,因此该处骨折十分常见。
分类
颈椎骨折分类
按照病人受伤时颈椎所处的位置(前屈、直立和后伸)分为以下4种类型:
- 屈曲型损伤
- 压缩型骨折:较为常见,多见于骨质疏松者。
- 骨折-脱位:后纵韧带断裂后暴力使脱位椎体的下关节突移行于下位椎体上关节突的前方。
- 垂直压缩型损伤
- Jefferson 骨折:寰椎的前、后弓双侧骨折,×线片上很难发现骨折线,CT 检查可明确诊断。
- 爆裂型骨折:多见于C5、C6。椎体粉碎性骨折,骨折片突向椎管内,故四肢瘫痪发生率可高达 80%。
- 过伸损伤
- 无骨折-脱位的过伸损伤:因外伤时颈部过伸所致的脊髓受压,也称挥鞭损伤,即 Whiplash损伤。
- 枢椎椎弓骨折:以往多见于被缢死者,故又名缢死者骨折(Hangman骨折)。
- 齿状突骨折:齿状突骨折可以分成I、II、III三型。
胸腰椎骨折分类
-
依据骨折稳定性分类
- 稳定性骨折:包括轻度和中度压缩骨折,脊柱的后柱完整;单纯横突、棘突和椎板的骨折。
- 不稳定性骨折:三柱中有两柱骨折;爆裂骨折;累及前、中、后三柱的骨折-脱位。
-
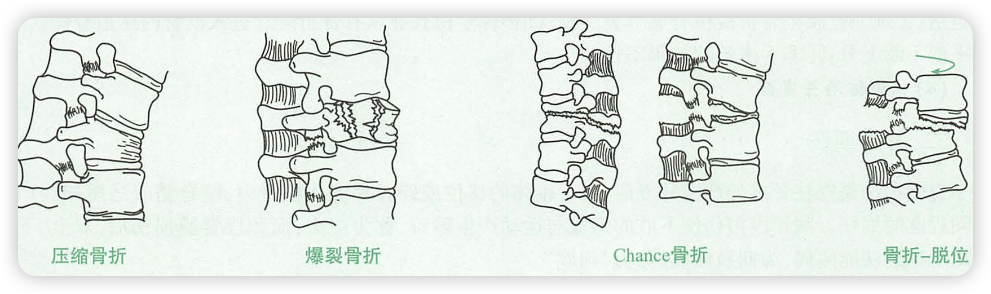
依据骨折形态分类
- 压缩骨折:椎体前方受压缩楔形变。
- 爆裂骨折:椎体呈粉碎骨折,骨折块向四周移位,向后移位可压迫脊髓、神经。
- Chance骨折:经椎体、椎弓及棘突的横向骨折,也可是前后纵韧带-椎间盘-后柱韧带部分的损伤。
- 骨折-脱位:脊柱的三柱骨折,可以是椎体向前或向后或横向移位。
临床表现
- 有严重外伤史,如交通事故、高空坠落、重物撞击腰背部等。
- 临床症状: ①局部疼痛;②站立及翻身困难;③腹膜后血肿刺激腹腔神经节,使肠蠕动减慢,常出现腹痛、腹胀,甚至肠麻痹症状;④如有瘫痪,则表现为四肢或双下肢感觉、运动障碍。
- 应注意检查是否合并颅脑、胸腹部、盆腔脏器的损伤。
- 体检时,脊柱和四肢必须充分暴露,但要注意保暖。

检查
- X线摄片:正侧位。为首选检查方法,但X线检查不能显示椎管内受压情况。
- CT 检查:常行压痛区域的CT检查及三维重建。CT 片不能显示脊髓受损情况。
- MRI 检查:可显示脊髓受损情况。疑有脊髓、神经或椎间盘损伤时,应作 MRI检查。
- 其他:如超声检查腹膜后血肿,电生理检查双下肢神经情况等。
急救搬运
脊柱骨折者从受伤现场运输至医院的急救搬运方式至关重要。一人抬头、一人抬脚或用搂抱的搬运方法十分危险,因这些方法会增加脊柱的弯曲,可能将碎骨片向后挤入椎管内,加重脊髓的损伤。
正确的搬运方法是采用担架、木板或门板运送,先使伤员双下肢伸直,担架放在伤员一侧,搬运人员用手将伤员平托至担架上;或采用滚动法,使伤员保持平直状态,成一整体滚动至担架上。无论采用何种搬运方法,都应该注意保持伤员颈部固定,以免加重颈髓损伤。
治疗
- 急救:有严重多发伤者,应优先抢救生命。
- 复位固定:有骨折脱位者,应尽快复位固定,以恢复脊椎的原状。
- 手术治疗:有脊髓压迫者,应及早手术解除压迫,把保证脊髓功能恢复作为首要问题。手术指征包括:
- ①颈、胸、腰椎骨折脱位有关节突交锁
- ②影像学检查显示有骨折碎片进入椎管内压迫脊髓
- ③截瘫平面不断上升
- ④非手术治疗效果不佳
- 积极防治并发症
脊髓损伤
脊髓损伤是脊柱骨折的严重并发症,由于椎体的移位或碎骨片突入椎管内,使脊髓或马尾神经产生不同程度的损伤。一些常见概念:
- 胸腰段损伤使下肢的感觉与运动产生障碍,称为截瘫
- 颈段脊髓损伤后,双上,下肢都出现神经功能障碍,为四肢瘫痪,称为“四瘫”。
- 硬瘫(痉挛性瘫痪):支配肢体的上运动神经元损伤后,肢体肌张力增高、腱反射亢进、病理反射阳性。
- 软瘫(弛缓性瘫痪):指支配肢体的下运动神经元损伤后,肢体肌张力下降、腱反射减弱、病理反射阴性。
病理生理
- 脊髓震荡:与脑震荡相似,是最轻微的脊髓损伤。脊髓遭到强烈震荡后而发生超限抑制,脊髓功能处于生理停滞状态。脊髓神经细胞结构正常,无形态学改变。
- 不完全性脊髓损伤:伤后3小时灰质内出血较少,白质无改变;伤后610小时,出血灶扩大,神经组织水肿,2448小时以后逐渐消退。脊髓挫伤的程度差异很大,预后极不相同。
- 完全性脊髓损伤:脊髓完全性损伤后,脊髓内的病变呈进行性加重,从中心出血至全脊髓出血水肿,从中心坏死至大范围脊髓坏死,可长达2~3cm。晚期脊髓为胶质组织代替
临床表现
-
脊髓震荡:伤后立即发生弛缓性瘫痪,表现为损伤平面以下感觉、运动、反射完全消失或大部分消失。一般经历数小时至数天,感觉和运动功能开始恢复,不留任何神经系统后遗症。
-
不完全性脊髓损伤:损伤平面以下保留某些感觉和运动功能,包括以下四种类型:

-
完全性脊髓损伤
-
脊髓休克期:脊髓实质完全性横贯性损害,表现为损伤平面以下的最低位骶段感觉、运动功能完全丧失,包括肛门周围的感觉、括约肌收缩功能丧失,称为脊髓休克期。
-
痉挛性瘫痪:2~4周后演变为痉挛性瘫痪,表现为肌张力增高,腱反射亢进,并出现锥体束征。
-
瘫痪类型:胸髓损伤表现为截瘫;颈髓损伤表现为四肢瘫:上颈椎损伤的四肢瘫均为痉挛性瘫痪,下颈椎损伤的四肢瘫由于脊髓膨大部位和神经根的毁损,上肢表现为弛缓性瘫痪,下肢仍为痉挛性瘫痪。

-
脊髓圆锥损伤:正常人脊髓终止于L1下缘,因此T12-L1骨折可发生脊髓圆锥损伤,表现为鞍区感觉障碍,括约肌功能丧失,大小便不能控制,性功能障碍,但双下肢感觉和运动功能正常。
-
马尾神经损伤:表现损伤平面以下弛缓性瘫痪、运动及感觉障碍、括约肌功能丧失,腱反射消失。

-
诊断
根据外伤史,临床表现及影像学检查,即可作出诊断。
- X线片和CT 检查:可发现损伤部位的脊柱骨折或脱位,但不能显示脊髓损伤情况。
- MRI检查:为首选检查方法,可观察到脊髓损害变化。
- 电生理检查:体感诱发电位检查(SEP)、运动诱发电位检查(MEP)可了解脊髓的功能状态。
并发症
- 呼吸衰竭:人体有胸式呼吸和腹式呼吸两组肌肉。胸式呼吸由肋间神经支配的肋间肌管理,而腹式呼吸则来自膈肌的收缩。膈神经由颈3~颈5组成,颈4是主要成分。颈髓损伤后,肋间肌完全麻痹,因此伤者能否生存,很大程度上取决于腹式呼吸是否幸存。颈1、颈2损伤,伤者往往死于现场;颈3、颈4损伤,由于影响到膈神经的中枢,也常于早期因呼吸衰竭而死亡。只有下颈髓损伤才能保住腹式呼吸而生存。
- 呼吸道感染:由于呼吸肌力量不足,呼吸非常费力,呼吸道分泌物不易排出,久卧者又易发生坠积性肺炎,一般在1周内便发生呼吸道感染而死亡。为此,应适时作气管切开,进行呼吸机辅助呼吸。气管切开的指征为:①上颈椎损伤;②出现呼吸衰竭者;③呼吸道感染痰液不易咳出者;④已有窒息者。
- 泌尿生殖道的感染和结石:由于括约肌功能丧失,伤员因尿潴留而需长期留置导尿管,因此容易发生泌尿道的感染与结石,男性病人还会发生附睾炎。
- 压疮:截瘫病人长期卧床,易在骶部、股骨大转子、髂嵴、足跟等处发生压疮。
- 体温失调:颈髓损伤后,自主神经功能紊乱,受伤平面以下皮肤不能出汗,对气温的变化丧失了调节和适应能力,常易产生高热,可达40°C。
治疗
- 非手术治疗:伤后6小时内是关键时期,24小时内为急性期,应尽早治疗。
- ①药物治疗:采用甲泼尼龙冲击疗法,适用于伤后8小时以内者。其作用机制为大剂量甲泼尼龙可阻止类脂化合物的过氧化反应,稳定细胞膜,从而减轻外伤后神经细胞的变性,降低组织水肿,改善脊髓血流量,预防损伤后脊髓缺血进一步加重,促进新陈代谢和预防神经纤维变性。
- ②高压氧治疗:一般伤后4~6小时内应用,效果良好。
- ③其他:自由基清除剂、改善微循环药物、兴奋性氨基酸受体阻滞剂等。
- 手术治疗:可解除对脊髓的压迫和恢复脊髓的稳定性,目前还无法使损伤的脊髓恢复功能。手术指征:
- ①脊柱骨折-脱位有关节交锁者
- ②脊柱骨折复位不满意,或仍有脊柱不稳定因素存在者
- ③影像学显示有碎骨片突入椎管内压迫脊髓者
- ④截瘫平面不断上升,提示椎管内有活动性出血者
骨盆骨折
临床表现
-
多有强大暴力外伤史,主要是车祸、高空坠落和工业意外。
-
可存在严重的多发伤:休克等常见。开放性损伤死亡率高达40%~70%。
-
体征:
- 骨盆分离试验及挤压试验阳性:检查者双手交叉撑开两髂嵴,使骨盆前环产生分离,如出现疼痛即为骨盆分离试验阳性。检查者用双手挤压病人的两髂嵴,伤处出现疼痛,为骨盆挤压试验阳性。
- 两侧肢体不等长:测量胸骨剑突与两髂前上棘之间的距离,向上移位的一侧长度变短。
- 会阴部瘀斑:会阴部瘀斑是耻骨及坐骨骨折的特有体征。
诊断
根据外伤史、临床表现及影像学检查,一般即可诊断。
- X线检查:可显示骨折类型及骨折块移位情况。
- CT检查:更为清晰,可了解骶髂关节情况。CT + 三维重建可更立体直观地显示骨折类型和移位方向。
- 并发症
- 腹膜后血肿:骨盆各骨为松质骨,邻近有许多动脉、静脉丛,骨盆骨折广泛出血可致失血性休克。
- 盆腔内脏器损伤:包括膀胱、后尿道、直肠损伤。耻骨支骨折移位容易并发尿道损伤。
- 神经损伤:主要是腰骶神经丛和坐骨神经损伤。
- 脂肪栓塞与静脉栓塞:盆腔内静脉丛破裂可引起脂肪栓塞,发生率可达35%~50%。
- 注意:
- 骨盆挤压和分离试验阳性、会阴部瘀斑系骨盆骨折的特有体征。
- 脊髓位于椎管内,下端平L1下缘,故骨盆骨折不会造成脊髓损伤。
- 坐骨神经由L4-5和S1-3组成,因此骨盆骨折可造成坐骨神经损伤。
- 骨盆骨折时,耻骨联合分离和耻骨支移位常导致尿道、膀胱损伤。
- 骨盆骨折时,耻骨下支和坐骨支骨折可刺破直肠,造成直肠损伤。
急救处理
- 监测血压和脉搏:因为骨盆骨折易导致失血性休克。
- 快速建立补液输血通道:补液通道不宜建立于下肢,而应建立于上肢或颈部。
- 必要检查:根据病情,及早完成X线和CT 检查,并检查有无其他合并损伤。
- 检查有无泌尿道损伤:嘱病人排尿,观察有无血尿。如病人不能排尿,应行导尿。
- 诊断性腹腔穿刺:有腹痛、腹胀、腹膜刺激征者,可行诊断性腹腔穿刺,明确有无腹腔脏器损伤。
- B超检查:可作为腹、盆腔脏器损伤的筛查方法。
治疗
- 骨盆边缘性骨折:无移位者不必特处理,可卧床休息3~4周
- 骶骨骨折:有明显移位者需手术治疗。无移位者,可采用非手术治疗,以卧床休息为主
- 尾骨骨折:有移位的尾骨骨折,可将手指插入肛门内,将骨折片向后推挤复位,但易再移位
- 骨盆环单处骨折:由于无明显移位,只需卧床休息
- 单纯性耻骨联合分离:分离较轻者可采用骨盆兜悬吊固定。对于耻骨联合分离>2.5cm 者,目前多主张手术治疗,可采用钢板螺钉内固定
- 骨盆环双处骨折伴骨盆环断裂:多采用手术复位+内固定,必要时辅以外固定支架