Last updated: 19 Nov 24 11:32:14 (Asia/Shanghai)
第31章 下肢骨折
This tutorial is powered by Bensz/黄伟斌
股骨颈骨折
解剖
- 股骨颈易发生骨折的原因
- 股骨头、颈与髋臼共同构成髋关节,是躯干与下 肢的重要连接装置及承重结构。股骨颈的长轴线与股骨干纵轴线之间形成颈干角, 为110-140度,平均为127度。
- 在重力传导时,力线并不沿股骨颈中心线传导,而是沿股骨小转子、股骨颈内缘传导,因此形成骨皮质增厚部分,又称为“股骨矩"。若颈干角变大,为髋外翻;若颈干角变小,为髋内翻。颈干角改变,可使力的传导发生改变, 故容易导致骨折。
- 从矢状面观察,股骨颈的长轴线与股骨干的纵轴线也不在同一平 面上,股骨颈有向前的角,称为前倾角。
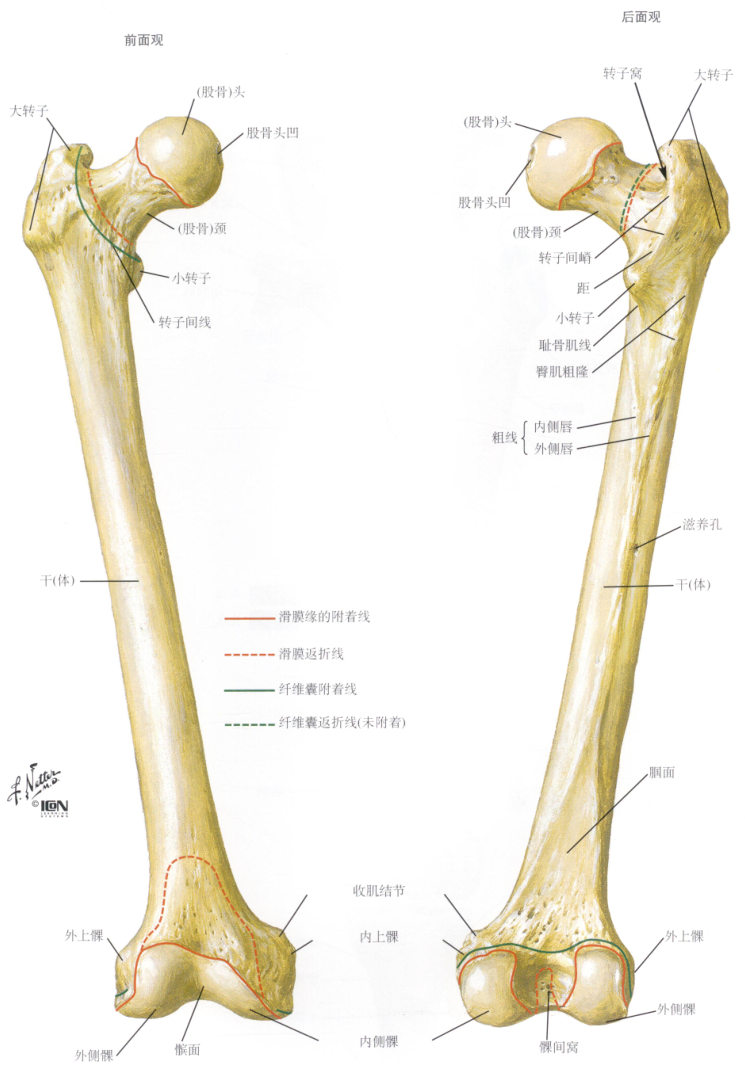
- 成人股骨头的血供特点
- 成人股骨头的血液供应有多种来源:
- 小凹动脉:股骨头圆韧带内的小凹动脉,提供股骨头凹部的血液循环。
- 股骨干滋养动脉升支:沿股骨颈进入股骨头。经股骨颈骨折时,可损伤该动脉支,导致股骨头缺血坏死。
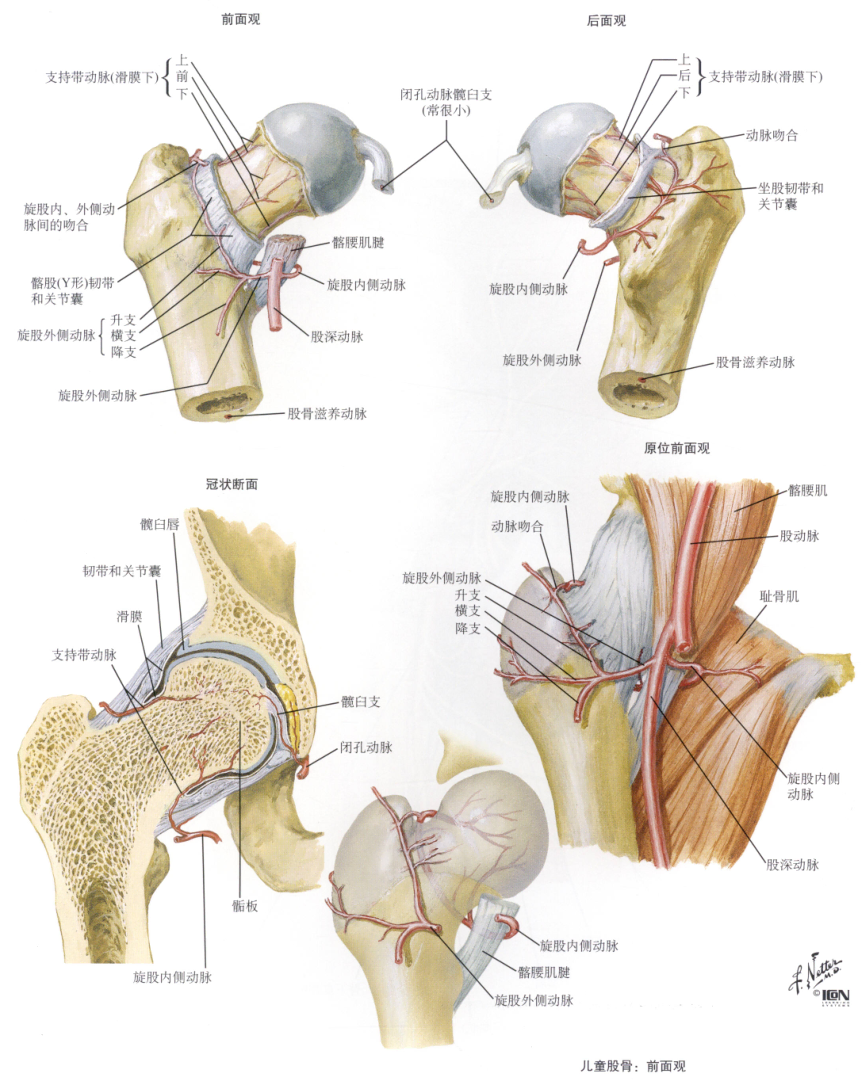
- 旋股内、外侧动脉的分支:是股骨头、颈的重要营养动脉。旋股内侧动脉发自股深动脉,在股骨颈 基底部关节囊滑膜反折处,分为骺外侧动脉、干骺端上侧动脉和干骺端下侧动脉进人股骨头。骺外侧动脉供应股骨头2/3、4/5区域的血液循环,是股骨头最主要的供血来源。旋股外侧动脉也发自股深动脉, 其分支供应股骨头小部分血液循环。旋股内、外侧动脉的分支互相吻合,在股骨颈基底部形成动脉环,营养股骨颈。旋股内侧动脉损伤是导致股骨头缺血坏死的主要原因。
- 成人股骨头的血液供应有多种来源:
分类
按骨折线部位分类
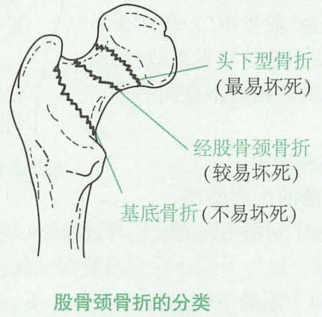
- 股骨头下骨折:骨折线在股骨头下,股骨头仅有小凹动脉很少量的供血,致使股骨头严重缺血,故最易发生股骨头缺血性坏死。
- 经股骨颈骨折:骨折线位于股骨颈中部,股骨头也有明显供血不足,较易发生股骨头缺血坏死。
- 股骨颈基底骨折:骨折钱位于股骨颈与大、小转子间连线处。骨折容易愈合,不易发生股骨头缺血坏死。
- 比较一览表

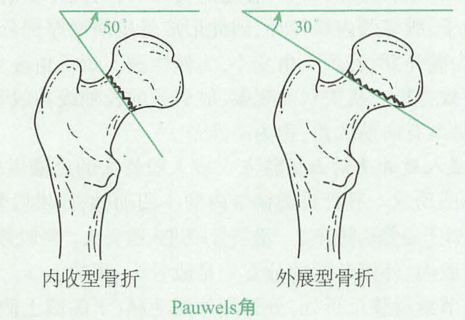
按骨折线方向分类
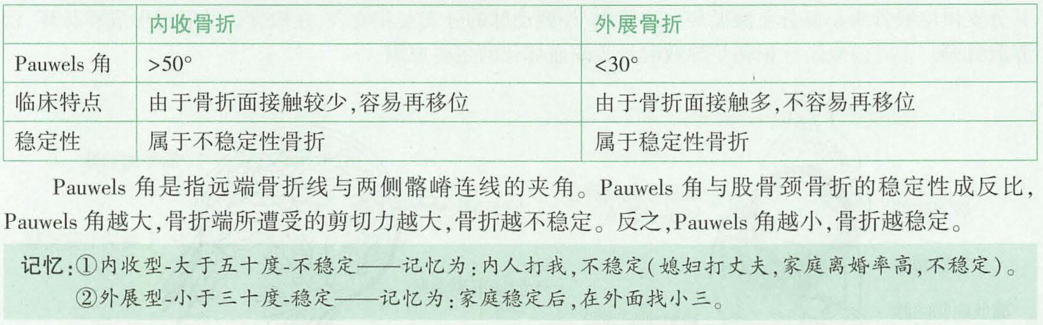
按移位程度分类(Garden分型)
骨折近端正位x线片上骨折移位程度

临床表现
- 外伤史:中老年人有摔倒受伤史。
- 症状
- 伤后感髋部疼痛,下肢活动受限,不能站立和行走。有时伤后并不立即出现活动障碍,仍能行走,但数天后,髋部疼痛加重,逐渐出现活动后疼痛加重,甚至完全不能行走,这说明受伤时可能为稳定性骨折,以后发展为不稳定性骨折而出现功能障碍。
- 体检
- 发现患肢外旋畸形,一般在45-60°。这是由于骨折远端失去了关节囊及髂股韧带的稳定作用,附着于大转子的臀中肌、臀小肌、臀大肌的牵拉和附着于小转子的髂腰肌和内收肌群的牵拉, 而发生外旋畸形。
- 伤后很少出现髋部肿胀和瘀斑,可出现局部压痛和轴向叩击痛。
- 肢体测量可发现患肢短缩。
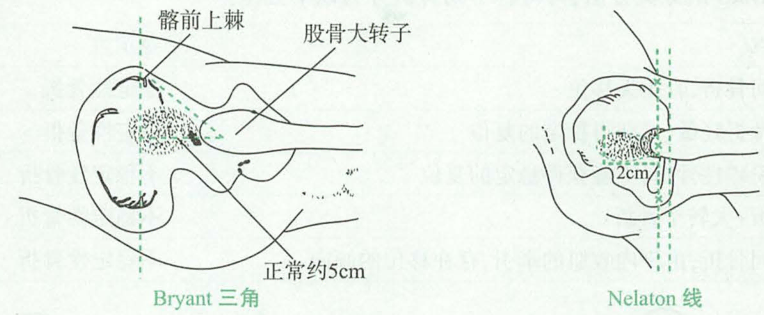
- 在平卧位,由髂前上棘向水平画垂线,再由大转子与髂前上棘的垂线画水平线,构成Bryant三角。股骨颈骨折时三角底边较健侧缩短。
- 在侧卧位并半屈髋,由髂前上棘与坐骨结节之间画线,为Nelaton线,正常情况下,大转子在此线上,若大转子超过此线之上,表明大转子有向上移位。
诊断
- 髋部受伤史
- 临床表现及体检,即可诊断。
- X线片检查:明确骨折部位、类型、移位等
治疗
- 非手术治疗
- 适用于年龄过大,全身情况差,合并严重心、肺、肝、肾等功能障碍不能耐受手术者。全身情况允许后应尽早尽快手术治疗。
- 在等待手术期间,24小时内能完成手术的病人可以穿防旋鞋,24小时内不能完成手术的病人应给予皮牵引或胫骨结节牵引。
- 手术治疗
- 适用于有移位的股骨颈骨折、65岁以上老人的股骨颈头下型骨折。
- 常用手术方法有:
- 闭合复位内固定:由于不切开关节囊,不暴露骨折端,对股骨头血液循环干扰较小,故术后骨折不 愈合、股骨头坏死的发生率均较低,应尽量采用此法。
- 切开复位内固定:适用于手法复位失败、固定不可靠、青壮年的陈旧骨折不愈合等。
- 人工关节置换术:适用于全身情况尚好的高龄病人(>65岁)的股骨头下型骨折。对全身情况尚好,预期寿命较长的Garden III、IV型股骨颈骨折的老年病人,选择全髋关节置换术。对全身情况差,合并症较多,预期寿命较短的老年病人选择半髋关节置换术。
股骨转子间骨折
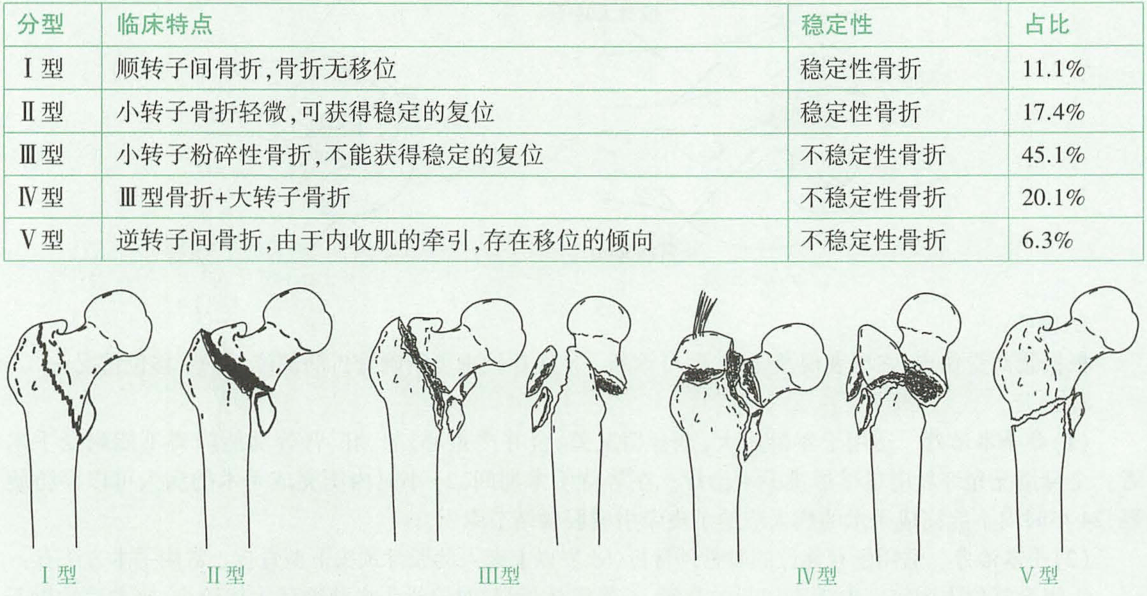
Tronzo-Evans分型
临床表现
- 受伤后转子区出现疼痛、肿胀、瘀斑和下肢不能活动。
- 查体:转子间压痛下肢外旋畸形明显,可 达90°,有轴向叩击痛。
- 测量可发现下肢短缩。
诊断、鉴别诊断与治疗
- 诊断:根据外伤史、临床表现及体检,即可诊断。x线片可明确骨折类型及移位情况。
- 鉴别诊断与治疗:股骨转子间骨折与股骨颈骨折两者相似,均好发于中老年骨质疏松病人,两者的临床特点不同,应予以鉴别。

股骨干骨折
临床表现与诊断
- 受伤后出现骨折的专有体征,即可作出临床诊断。
- x线正、侧位片检查,可明确骨折的准确部位、类 型和移位情况。
- 注意事项:应仔细检查远端肢体的血循环及感觉、运动功能。
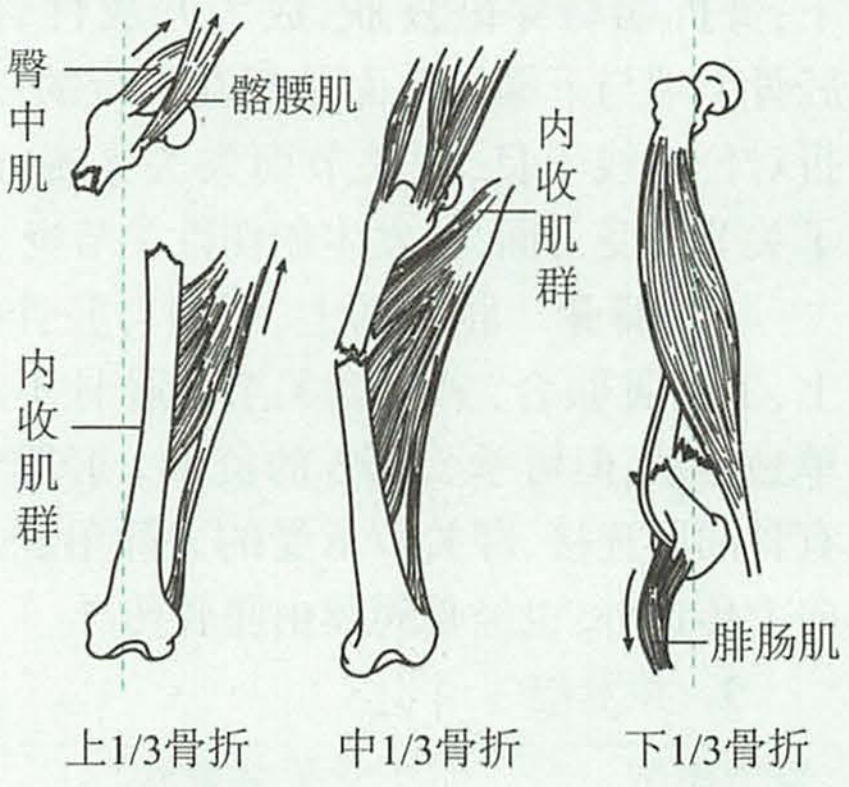
- 股骨干下1/3骨折时,近折端向前上移位(由于股前、外、内的肌牵引);远折端向后方移位( 由于腓肠肌的牵拉以及肢体的重力作用而),可能损伤腘动脉、腘静脉、胫神经和腓总神经。
治疗
- 非手术治疗
- 适用于稳定骨折,软组织条件差者。
- 产伤新生儿:将伤肢用绷带固定于胸腹部,2周后拆除。
- 3岁以下儿童:采用垂直悬吊皮肤牵引。03岁以上儿童多采用手法复位+小夹板外固定,皮肤牵引维持治疗。较小的成角畸形及以 内的重叠,随着生长发育,可逐渐代偿,至成人后可不留痕迹。
- 成人:可采用架或架平衡持续牵引8、10周。
- 手术治疗:成人股骨干骨折多采用钢板、带锁髓内钉固定。儿童股骨干骨折多采用弹性钉内固定。手术指征包括:
- 非手术治疗失败
- 同一肢体或其他部位有多处骨折
- 合并神经血管损伤
- 老年人的骨折,不宜长期卧床
- 陈旧骨折不愈合或有功能障碍的畸形愈合
- 开放性骨折
胫骨平台骨折
- 症状:胫骨平台骨折时,病人出现膝部疼痛、肿胀、下肢不能负重等症状。
- 体征:
- 膝关节主动、被动活动受限,胫骨近端和膝关节局部触痛。检查时应注意骨折部位软组织覆盖情况和神经、血管情况。尽早发现腘动脉合并损伤极为重要。
- 对于高能量所致的胫骨平台骨折,应仔细检查患肢有否有静息痛、被动牵拉相关肌肉诱发剧痛、小腿骨筋膜室紧张及足部感觉减弱等。
- 治疗:胫骨平台骨折的治疗以恢复关节面的平整,韧带的完整性及膝关节活动范围为目的。
- 无移位的胫骨平台骨折:可采用下肢石膏托固定6周,即可进行功能锻炼。
- 有移位的胫骨平台骨折:为不稳定的关节内骨折。必须坚持解剖复位、坚强固定。有骨缺损时,应植骨填充。坚持早锻炼晚负重原则。
胫腓骨骨折
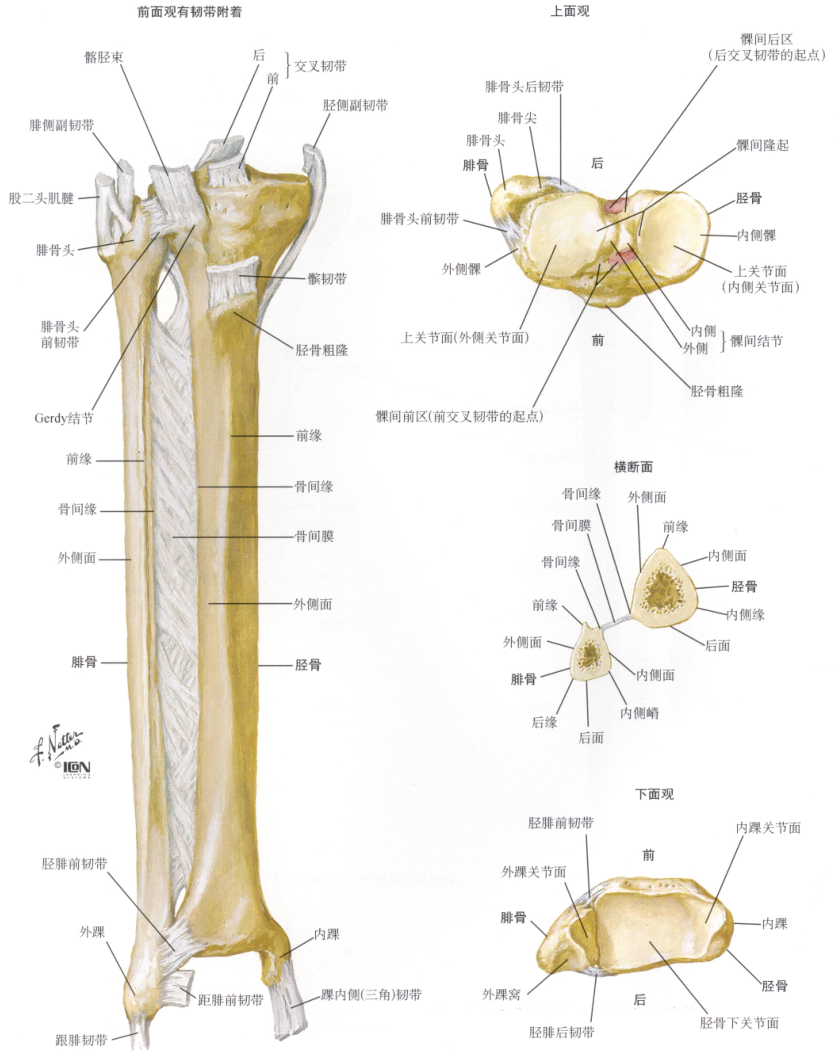
解剖
- 胫骨是支撑体重的重要骨骼,位于皮下,前方的胫骨峤是骨折后手法复位的重要标志。胫骨干横切面呈三棱形,在中、下1/3交界处变成四边形。在三棱形和四边形交界处是骨折的好发部位。由于整个胫骨均位于皮下,骨折端易穿破皮肤,成为开放性骨折。 胫骨上端与下端关节面是相互平行的,若骨折对位对线不良,使关节面失去平衡,改变 了关节的受力面,易发生创伤性关节炎。
- 腓骨的上、下端与胫骨构成 上、下胫腓联合,为微动关节。腓骨不产生单独运动,但可承受1/6的负重。胫腓骨间 有骨间膜连接,踝关节承受的力除沿胫骨干向上传递外,也经骨间膜由腓骨传导。
并发症

-
胫骨中下1/3处易发生骨折的原因一一骨形态转变处(三棱形和四边形交界处)。
-
胫骨下1/3骨折易发生延迟愈合的原因一一一骨营养动脉损伤。
治疗
- 治疗目的:矫正成角、旋转畸形,恢复胫骨上、下关节面的平行关系,恢复肢体长度。
- 无移位的胫腓骨干骨折:采用石膏固定。
- 有移位的横形或短斜形胫腓骨骨折:采用手法复位+石膏固定。
- 不稳定的胫腓骨干双骨折:采用微创或切开复位,可选择钢板螺钉或髓内针固定。切开复位内固定指征:
- 手法复位失败;
- 严重粉碎性骨折或双段骨折;
- 污染不重,受伤时间较短的开放性骨折
- 单纯胫骨干骨折:由于有完整腓骨的支撑,多无明显移位,可用石膏固定10-12周后下地活动。
- 单纯腓骨干骨折:无需特殊治疗。为减少下地活动时疼痛,可用石膏固定3-4周。
踝部骨折
解剖
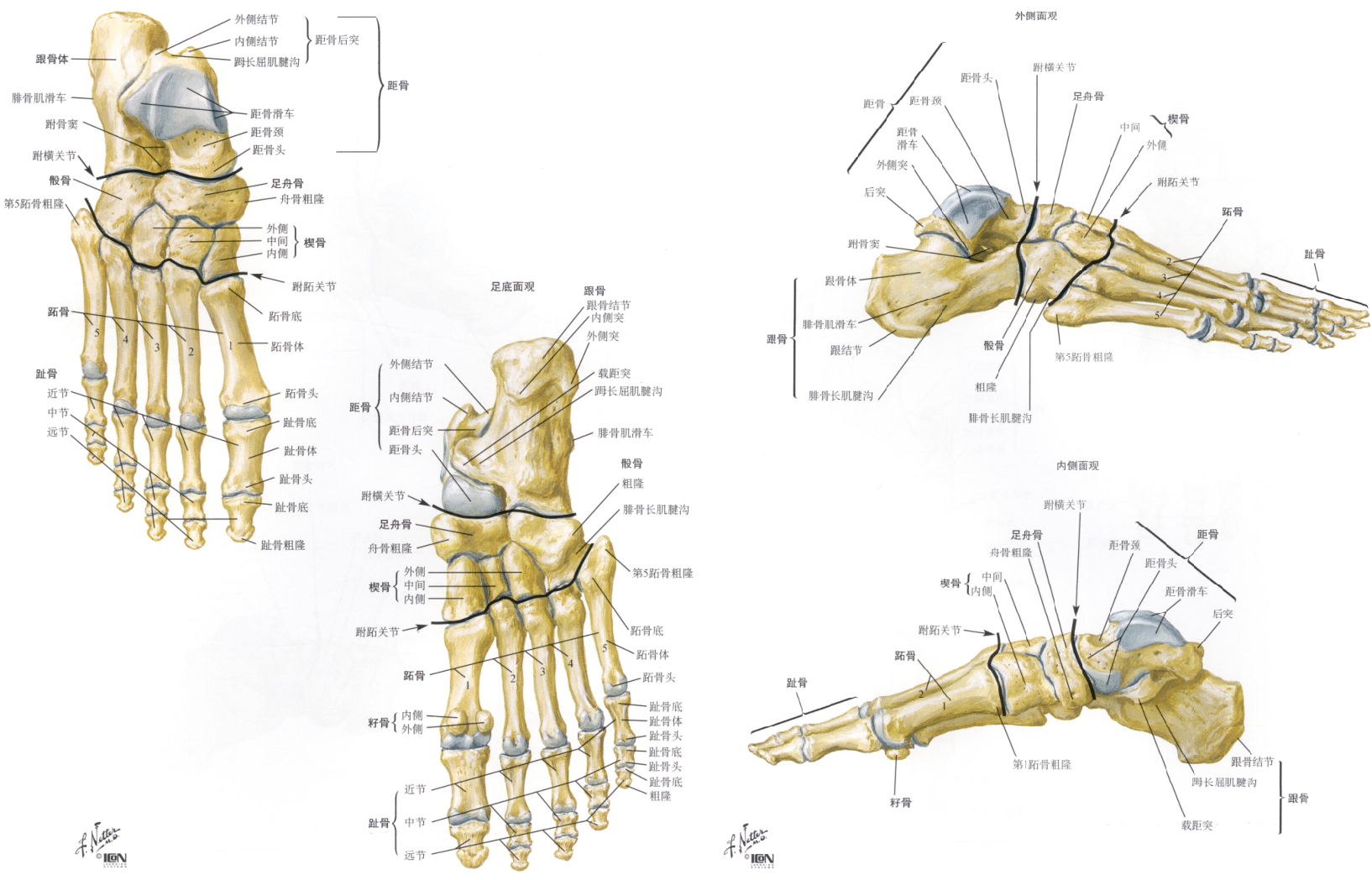
- 内踝与外踝:踝关节由胫骨远端、腓骨远端、距骨体构成。胫骨远端内侧突出部分为内踝,后缘 呈唇状突起为后踝,腓骨远端突出部分为外踝。
- 易发生损伤的解剖因素:外踝与内踝不在同一冠状面上,较内踝略偏后,外踝远端较内踝远端低1cm,偏后1cm。由内踝、外踝和胫骨下端关节面构成踝穴,包容距骨体。距骨体前方较宽,后方略窄, 使踝关节背屈时,距骨体与踝穴适应性好,踝关节较稳定;在跖屈时,距骨体与踝穴的间隙增大,因而活动度增大,使踝关节相对不稳定,这是踝关节在跖屈位容易发生损伤的解剖因素。
- 踝关节活动度:正常情况下,以足外缘与小腿垂直为中立位0°,踝关节有背屈20°-30°,跖屈 45°-50° 的活动度。踝关节的内翻及外翻活动主要发生在距下关节,内翻30°,外翻30°-35°。
临床表现
- 临床表现:踝部肿胀明显,瘀斑,内翻或外翻畸形,活动障碍。检查可在骨折处扪到局限性压痛。
- 诊断:踝关节正位、侧位x线摄片可明确骨折的部位、类型、移位方向。
治疗
- 治疗原则:踝关节结构复杂,暴力作用的机制及骨折类型也较多样,按一般的原则,先手法复位外固定,失败后则采用切开复位内固定的方式治疗。以恢复踝关节的结构及稳定性为原则,灵活选择治疗方案。
- 无移位的和无下胫腓联合分离的单纯内踝或外踝骨折:在踝关节内翻(内踝骨折时)或外翻(外踝骨折时)位石膏固定6周。固定期间可进行邻近关节功能锻炼,预防肌肉萎缩和深静脉血栓形成。
- 有移位的内踝或外踝单纯骨折:手法复位难以成功,应切开复位,松质骨螺钉内固定。
- 下胫腓联合分离:常在内、外踝损伤时出现,应首先复位、固定骨折,才能使下胫腓联合复位。 为防止术后不稳定,在固定骨折、进行韧带修复的同时,用螺钉固定或高强度线进行下胫腓联合的仿生固定,石膏固定6周。螺钉应于术后102周下地部分负重前取出。
踝部扭伤
解剖
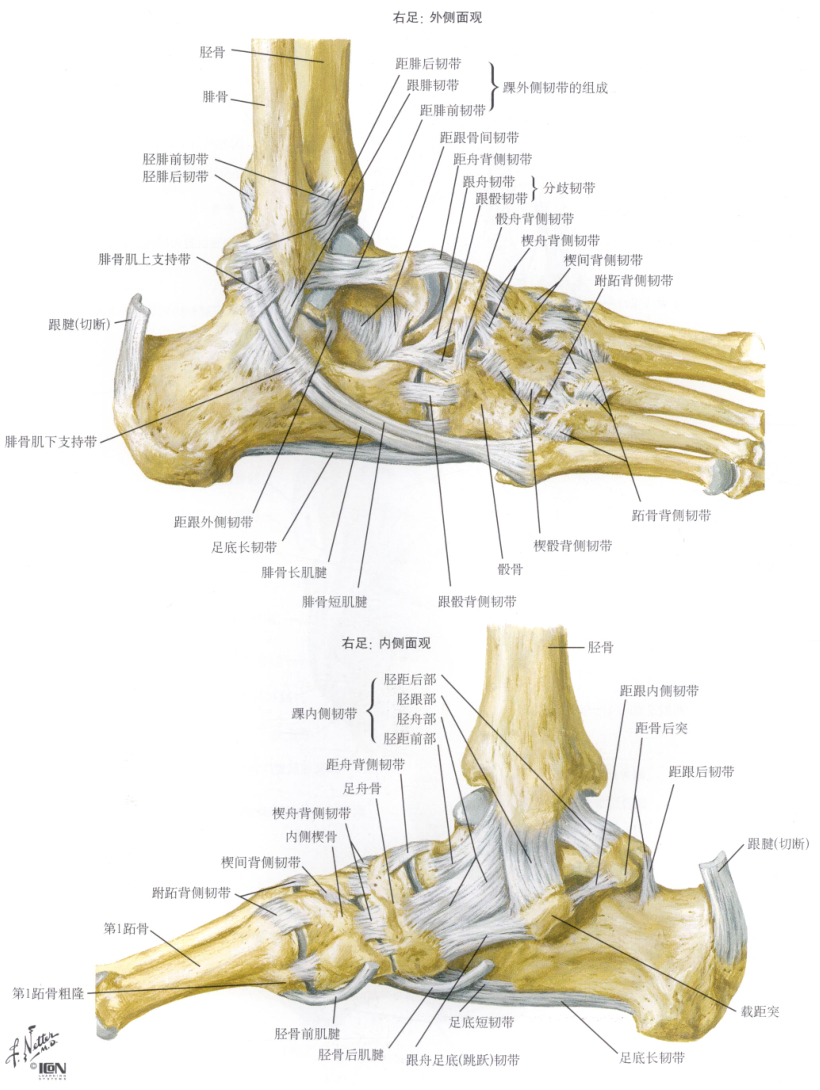
踝关节关节囊纤维层增厚形成韧带,主要有三组:
- 内侧副韧带:又称三角韧带,是踝关节最坚强的韧带。主要功能是防止踝关节外翻。
- 外侧副韧带:起自外踝,分三束分别止于距骨前外侧、跟骨外侧和跟骨后方,是踝部最薄弱的韧带。
- 下胫腓韧带:又称胫腓横韧带,有两条,分别于胫腓骨下端的前方和后方将胫骨、腓骨紧紧地连接在起,加深踝穴的前、后方,稳定踝关节。 若内侧副韧带损伤将出现踝关节侧方不稳定;若外侧副韧带损伤,将出现踝关节各方向不稳定。
临床表现与诊断
- 临床表现:踝部扭伤后出现疼痛、肿胀、皮下瘀斑,活动踝关节疼痛加重。
- 检查:可以发现伤处有局限性压痛点,踝关节跖屈位加压,使足内翻或外翻时疼痛加重,即应诊断为踝部韧带损伤。
- x线片:对韧带部分损伤、松弛或完全断裂的诊断有时比较困难。在加压情况下的极度内翻位行踝关节正位线摄片,可发现外侧关节间隙显著增宽,或在侧位片上发现距骨向前半脱位,多为外侧 副韧带完全损伤。踝关节正、侧位摄片可发现撕脱骨折。
治疗
- 急性损伤:应立即冷敷,以减少局部出血及肿胀程度。48小时后可局部理疗,促进组织愈合
- 韧带部分损伤或松弛者:在踝关节背屈90°位,极度内翻位(内侧副韧带损伤时)或外翻位(外侧副韧带损伤时)石膏固定,或用宽胶布、绷带固定2-3周。