Last updated: 29 Dec 24 09:42:00 (Asia/Shanghai)
第7章 颅内压增高与脑疝
This tutorial is powered by Bensz/黄伟斌
颅内压增高
颅内压增高是颅脑损伤、肿瘤、血管病、脑积水、炎症等多种病理损害发展至一定阶段,导致颅内压持续超过正常上限,从而引起的相应综合征。成人正常颅内压为70~200mmH2O。
病因
- 颅内占位性病变挤占了颅内空间:如颅内血肿、脑肿瘤、脑脓肿等。
- 脑组织体积增大:如脑水肿。
- 脑脊液循环和(或)吸收障碍:可导致梗阻性脑积水或交通性脑积水。
- 脑血流过度灌注或静脉回流受阻:见于脑肿胀、静脉窦血栓等。
- 先天性畸形使颅腔的容积变小:如狭颅症、颅底凹陷症等。
临床表现
头痛 + 恶心呕吐 + 视乳头水肿 = 颅内压增高三主征。
- 头痛:为颅内压增高最常见的症状之一,以早晨或晚间重,部位多在额部及颞部。头痛程度随颅内压的增高而进行性加重。用力、咳嗽、弯腰、低头活动时常使头痛加重。
- 呕吐:呕吐呈喷射性,易发生于饭后,当头痛剧烈时易发生恶心呕吐。
- 视神经乳头水肿:为颅内压增高的客观体征。表现为视乳头充血,边缘模糊不清,中央凹消失,视盘隆起,静脉怒张。若视乳头水肿长期存在,则视盘颜色苍白,视力减退,视野向心缩小,称为视神经继发性萎缩。若颅内压增高不能及时解除,视力恢复困难,严重者甚至失明。
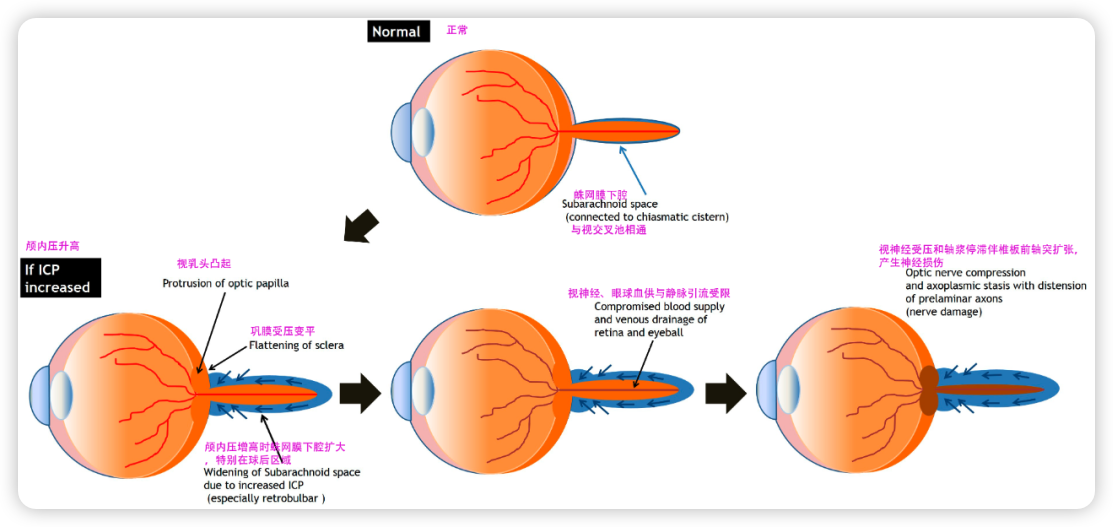
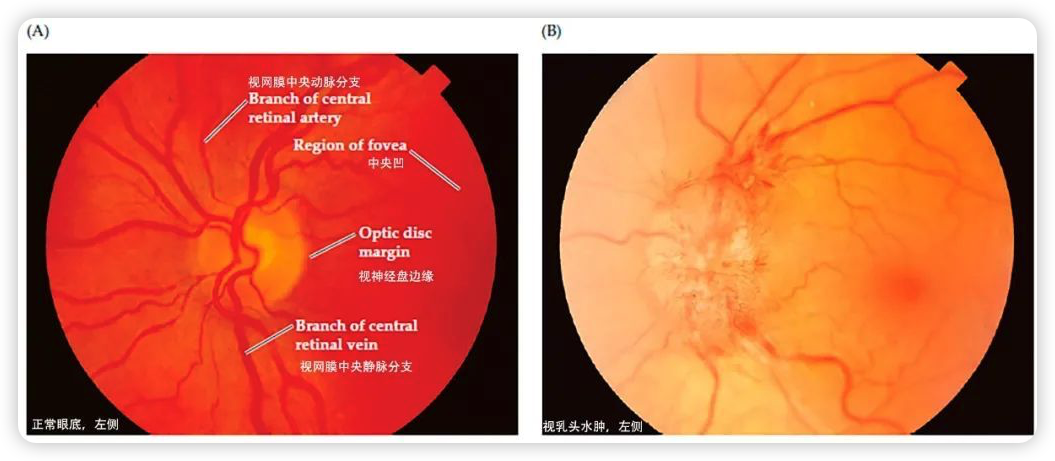
- 意识障碍:疾病初期意识障碍可出现嗜睡、反应迟钝。严重病例可出现昏睡、昏迷、瞳孔散大、对光反应消失,发生脑疝、去脑强直。
- 库欣反应:急性颅压增高时,可引起血压升高、心率缓慢、脉压增大、呼吸减慢、体温升高等,称为库欣(Cushing)反应。这些生命体征改变是颅内高压时,延髓内后组脑神经核功能紊乱所致。
- 其他症状和体征:小儿可有头颅增大、头皮和额眶部浅静脉怒张、颅缝增宽、前囟饱满隆起。头颅叩诊呈破罐音(Macewen 征)。
治疗
一般治疗
- 观察监测:所有颅内压增高的病人,均应留院观察。密切注意神志、瞳孔、血压、呼吸、脉搏及体温变化
- 频繁呕吐:应禁食,以防吸人性肺炎;补液量应以维持出入量平衡为度,补液过度可使颅内压增高恶化
- 轻泻剂:用轻泻剂来疏通大便,严禁病人用力大便,严禁作高位灌肠,以免颅内压骤升发生脑疝
- 容积性泻剂(Bulk-forming laxatives):通过吸收水分增加粪便体积,刺激肠道蠕动。常用药物: 甲基纤维素(Methylcellulose)、欧车前(Psyllium)、聚卡波非钙(Polycarbophil calcium)。作用温和,适合长期使用,但需多饮水。
- 渗透性泻剂(Osmotic laxatives):通过增加肠道内渗透压,吸引水分进入肠道,软化粪便。常用药物:聚乙二醇(Polyethylene glycol, PEG)、乳果糖(Lactulose)、硫酸镁(Magnesium sulfate)、山梨醇(Sorbitol)。起效较快,适合短期使用,但可能引起电解质紊乱。
- 刺激性泻剂(Stimulant laxatives):直接刺激肠壁神经,增强肠道蠕动。常用药物:比沙可啶(Bisacodyl)、番泻叶(Senna)、酚酞(Phenolphthalein,现已较少使用)。起效快,但长期使用可能导致肠道依赖。
- 润滑性泻剂(Lubricant laxatives):通过润滑肠道壁,软化粪便,促进排便。常用药物:液体石蜡(Mineral oil)。适合短期使用,长期使用可能影响脂溶性维生素吸收。
- 大便软化剂(Stool softeners):作用机制:通过增加粪便中的水分,软化粪便。常用药物:多库酯钠(Docusate sodium)。特点:作用温和,适合预防便秘。
- 其他类型:促动力药如普芦卡必利(Prucalopride),通过增强肠道蠕动缓解便秘。益生菌通过调节肠道菌群改善便秘。
- 气管切开:对昏迷病人及咳痰困难者,应行气管切开,以保持呼吸道通畅,防止呼吸不畅使颅内压更高
病因治疗
对于无手术禁忌的颅内占位性病变,首先应考虑作病变切除。颅内压增高引起的急性脑疝,应进行紧急抢救或手术处理。
降低颅内压治疗
适用于颅内压增高但暂时尚未查明原因,或已查明原因,但仍需要非手术治疗的病例。若病人意识清楚、颅内压轻度增高,可口服给药。若意识障碍、颅内压重度增高,则静脉给药。
- 口服药物:氢氯噻嗪、乙酰唑胺、氨苯蝶啶、呋塞米、50%甘油盐水溶液。
- 静脉注射制剂:20%甘露醇(首选药物)、呋塞米、20%尿素转化糖、尿素山梨醇
其它
- 糖皮质激素:可减轻脑水肿,缓解颅内压增高。颅内占位所致颅压高常短期使用,但激素与颅脑创伤所致的脑水肿无明确疗效。
- 脑脊液体外引流:经脑室缓释放脑脊液少许,可以有效缓解颅内压增高。
- 巴比妥治疗:大剂量异戊巴比妥钠可降低脑代谢,减少氧耗,降低颅内压。
- 过渡换气:动脉血 PCO2每下降 1mmHg,可使脑血流量递减2%,从而使颅内压下降。
- 对症治疗:头痛者可给予镇痛剂,但忌用吗啡和哌替啶,以防止呼吸中枢抑制。
脑疝概述
分类
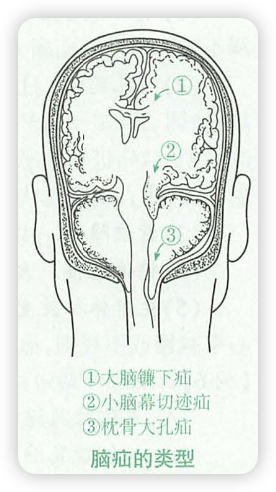
根据移位的脑组织及其通过的硬脑膜间隙和孔道,将脑疝分为三种类型:
- 小脑幕场迹疝(颞叶疝):颞叶海马回、钩回通过小脑幕切迹被推移至幕下。
- 枕骨大孔疝(小脑扁桃体疝) :为小脑扁桃体及延髓经枕骨大孔推挤向椎管内。
- 大脑镰下疝(扣带回疝):一侧半球的扣带回经镰下孔被挤入对侧。
常见病因
颅内任何占位性病变发展到严重程度均可导致颅内各腔压力不均引起脑疝。
- 外伤所致各种颅内血肿:如硬脑膜外血肿、硬膜下血肿、脑内血肿
- 脑血管病:各类型脑出血、大面积脑梗死
- 颅内肿瘤:尤其是颅后窝、中线部位、大脑半球的肿瘤
- 炎症:如颅内脓肿、寄生虫病、各种肉芽肿性病变
- 医源性因素:颅内高压的病人进行不适当的操作如腰椎穿刺,放出脑脊液过多过快,使各分腔间的压力差增大,可促使脑疝形成。
临床表现
不同类型的脑疝各有其临床特点,临床上以小脑幕切迹疝、枕骨大孔疝最常见,其临床表现详见后。
诊断及鉴别诊断
根据典型临床表现及头颅 CT 检查,诊断并不困难。其鉴别诊断详见后。
处理原则
- 快速降低颅内压:脑疝是因急剧颅内压增高造成的,在作出脑疝诊断的同时,应按颅内压增高的处理原则快速静脉注射高渗降颅内压的药物,以缓解病情,争取时间。首选20%甘露醇快速静脉注射,然后根据病情决定是否手术治疗。
- 开颅手术:迅速完成开颅术前准备,尽快手术去除病因,如清除颅内血肿、切除脑肿瘤等。
- 姑息性手术:如难以确诊或虽然确诊而病因无法去除时,为降低颅内压和抢救脑疝,可选用姑息性手术,如侧脑室体外引流、脑脊液分流术、各种减压术(小脑幕切迹疝可采用颞肌下减压术、枕骨大孔疝可采用枕肌下减压术)等。
小脑幕切迹疝
解剖
颅腔被小脑幕分成幕上腔及幕下腔,幕下腔容纳脑桥、延髓及小脑。幕上腔又被大脑镰分隔成左右两分腔,容纳左右大脑半球。当幕上一侧占位病变不断增长引起颅内压增高时,脑干和患侧大脑半球向对侧移位。半球上部由于有大脑镰限制,移位较轻,而半球底部近中线结构,如颞叶的钩回等则移位明显,可疝入脚间池,形成小脑幕切迹疝。
临床表现
- 颅内压增高的症状:表现为剧烈头痛,与进食无关的频繁的喷射性呕吐,头痛进行性加重伴烦躁不安。急性脑疝病人视乳头水肿可有可无。
- 瞳孔变化:
- 病初:由于病侧动眼神经受刺激导致病侧瞳孔缩小,对光反射迟钝。
- 随着病情进展,病侧动眼神经麻痹,病侧瞳孔逐渐散大,直接和间接对光反射均消失,并有病侧上睑下垂、眼球外斜。
- 晚期:脑疝进行性恶化,影响脑干血供时,由于脑干内动眼神经核功能丧失,可致双侧瞳孔散大,对光反射消失,病人呈濒死状态。
- 意识障碍:由于脑干内网状上行激动系统受累,病人随脑疝进展可出现嗜睡、浅昏迷至深昏迷。
- 锥体束征:表现为病变对侧肢体肌力减弱或麻痹,病理征阳性。严重时出现去脑强直。
- 生命体征改变:由于脑干受压,脑干内生命中枢功能紊乱或衰竭,可出现生命体征异常,表现为心率减慢或不规则,血压忽高忽低,呼吸不规则,体温可高达41°C以上或体温不升,最终呼吸、心跳停止。
枕骨大孔疝
解剖
颅后窝容积较小,因此较小的占位病变(第四脑室肿瘤等)即可使小脑扁桃体经枕骨大孔疝入颈椎管上端,形成枕骨大孔疝。
临床表现
-
枕下疼痛、项强或强迫头位:疝出的脑组织压迫颈上部神经根,可引起枕下疼痛。为避免延髓受压加重,机体发生保护性颈肌痉挛,病人头部维持适当位置。
-
颅内压增高:表现为剧烈头痛、频繁呕吐。
-
后组脑神经受累:由于脑干下移,后组脑神经受牵拉,出现眩晕、听力下降等。
-
瞳孔变化:由于脑干缺氧,瞳孔可忽大忽小。
-
生命体征改变:生命体征紊乱出现较早,意识障碍出现较晚。由于位于延髓的呼吸中枢受损严重,病人早期可突发呼吸骤停而死亡。
小脑幕切迹疝和枕骨大孔疝的鉴别

扩展阅读
锥体束征和病理反射
锥体束征(Pyramidal tract signs)是指由于锥体束(即上行运动神经纤维)受损所引起的一系列临床表现。锥体束主要负责随意运动的调控,因此其损伤会导致运动功能的改变。锥体束征的症状和体征包括:
- 肌肉无力:通常表现为单侧或双侧肢体的无力,常见于手臂和腿部。
- 肌肉张力改变:可能出现肌张力增高(如痉挛性肌肉紧张)或肌张力减低。
- 反射亢进:深腱反射(如膝反射、踝反射)增强,可能出现病理反射(如巴宾斯基征)。
- 运动协调性差:可能表现为动作笨拙或不协调。
- 姿势异常:可能出现偏瘫或肢体位置异常。
- 运动障碍:如运动迟缓、运动不灵活等。
病理反射是指在神经系统损伤或疾病状态下出现的异常反射,通常是由于上运动神经元损伤或中枢神经系统病变引起的。常见的病理反射包括:
- 巴宾斯基征(Babinski sign):用尖锐物体刺激足底外侧时,正常反应是脚趾屈曲,而巴宾斯基征表现为大脚趾向上翘起,其他脚趾呈扇形展开。
- 霍夫曼征(Hoffmann sign):用手指轻轻挤压中指的指甲,如果出现拇指和食指的屈曲反应,则为阳性反应。
- 克拉索夫斯基征(Clonus):在踝关节或腕关节快速被动背屈时,出现有节律的肌肉收缩。
- 格拉斯哥征(Glasgow sign):在用手指轻轻敲击膝盖或脚踝时,出现异常的伸展反应。
- 普拉德征(Palmomental reflex):用手指触碰手掌的某个部位时,出现同侧下唇的收缩。
- 颈部反射:如颈部伸展反射(在颈部伸展时,可能出现下肢的异常反射)。
这些病理反射通常与中枢神经系统的损伤或疾病有关,如中风、脊髓损伤、脑瘫等。如果出现这些反射,通常需要进一步的神经系统评估。
高位灌肠与颅内压变化
高位灌肠在某些情况下可能会导致颅内压(ICP)骤然升高,尤其是在特定人群中。以下是可能的原因:
- 迷走神经反射(Vasovagal Reflex):高位灌肠可能会刺激直肠和结肠的迷走神经,引发迷走神经反射。这种反射会导致心率减慢、血压下降,进而引起脑部血流减少。为了补偿,脑血管可能会扩张,导致颅内压升高。
- 腹内压升高:高位灌肠时,大量液体被注入肠道,可能会导致腹内压急剧升高。腹内压的升高会通过膈肌传递到胸腔,进而影响胸腔内压和静脉回流。静脉回流受阻会导致颅内静脉压力增加,从而引起颅内压升高。
- 脑脊液动力学改变:腹内压的升高可能会影响脑脊液的循环和吸收,导致脑脊液压力增加,进而引起颅内压升高。
- 颅内压与腹内压的关系:在某些情况下,腹内压的升高会直接或间接地影响颅内压。例如,腹内压升高可能会导致膈肌上抬,影响胸腔内压,进而影响颅内静脉回流,导致颅内压升高。
- 特定人群的风险:对于某些特定人群,如颅内压已经较高的患者(如脑水肿、颅内肿瘤、脑出血等),高位灌肠可能会进一步加剧颅内压的升高,导致严重的并发症。
- 液体温度和成分:如果灌肠液体的温度过高或过低,或者含有刺激性成分,可能会引起肠道剧烈收缩,进一步加剧腹内压的升高,从而影响颅内压。