Last updated: 21 May 25 07:28:45 (Asia/Shanghai)
第10章 冠状动脉粥样硬化性心脏病
Joplin默认样式
This tutorial is powered by Bensz/黄伟斌
概述
“冠状动脉性心脏病”,病因有粥样硬化、痉挛、肌桥形成、炎症、夹层、栓塞等
危险因素
- 年龄、性别:多见于40岁以上的中老年人,49岁以后进展较快。女性发病率较男性低,因为雌激素有抗动脉粥样硬化的作用,但在更年期后发病率增加。年龄和性别属于无干预措施的危险因素。
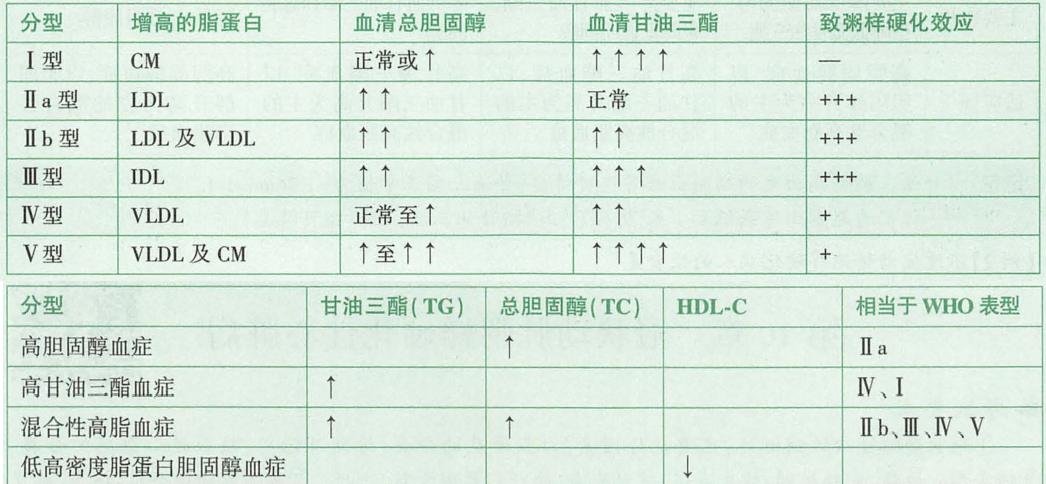
- 血脂异常:脂质代谢异常是动脉粥样硬化最重要的危险因素。总胆固醇(TC)、甘油三酯(TG)、 LDL-C、VLDL-C增高,高密度脂蛋白胆固醇(HDL-C)降低都被认为是危险因素。
- 高血压
- 吸烟:吸烟者本病的发病率和病死率增高6倍,且与每日吸烟的支数呈正比
- 糖尿病和糖耐量异常
- 肥胖:超过标准体重20%或BM1 > 24者称为肥胖症。肥胖也是动脉粥样硬化的危险因素
- 家族史:有冠心病、糖尿病、高血压、血脂异常家族史者,冠心病的发病率增加
- 其他危险因素:A型性格(脾气比较火爆、有闯劲、遇事容易急躁、不善克制、喜欢竞争、好斗、爱显示自己才华,对人常存戒心等)、口服避孕药、西方饮食方式
血脂紊乱
WHO分型和临床分型
病因
- 原发性血脂异常:大多数是多因素作用的结果,已知多个基因位点与其发病有关。
- 继发性血脂异常:富饱和脂肪酸饮食、肾病综合征、慢性肝病、胆汁淤积、异常球蛋白血症、甲状腺功能减退、库欣综合征、口服避孕药、神经性厌食、急性间歇性卟啉症
- 甘油三酯升高因素:富含碳水化合物的饮食、酗酒、肥胖、妊娠、糖尿病、甲状腺功能减退症、慢性肾衰竭、胰腺炎、暴食症、库欣综合征、垂体功能低下、异常球蛋白血症、脂肪代谢异常
诊断

治疗
- 改善生活方式:
- 控制总热量的摄人
- 减少脂肪尤其饱和脂肪占摄人总量的比例(脂肪占总热量<30%,已诊断为动脉硬化者<25%,其中饱和脂肪占总热量 < 7%),减少胆固醇摄人(每天 < 300mg,已诊断为动脉硬化者 < 200mg)、避免反式脂肪酸摄人、增加植物甾醇(每天2、3g)及可溶性食物纤维(每天125g)的摄人
- 减轻体重(BM1<25kg/m2)
- 规律锻炼(每周至少5天、每天30、60分钟)
- 药物治疗:以甘油三酯升高为主的高脂血症首选贝特类

缺血性心脏病分类
WHO分型
- 心绞痛:是由于一过性心肌缺血缺氧导致胸痛发作,但无心肌缺血性坏死证据
- 心肌梗死:是由于心肌较长时间缺血缺氧导致部分心肌缺血性坏死
- 隐匿型冠心病:是指临床上有心肌缺血的客观证据,但无胸痛等症状发作
- 缺血性心肌病:是由于长时间慢性缺血导致部分心肌纤维化,产生心脏收缩和(或)舒张功能受损,引起心脏扩大或僵硬、充血性心力衰竭、心律失常等一系列表现的临床综合征
- 猝死:是由于心肌缺血诱发电活动异常导致心搏骤停
心绞痛分类
大纲不要求,但常考。某些名称现已淘汰,但仍可见于历年考题中。
- 劳力性心绞痛:由运动诱发的短暂胸痛发作,休息或舌下含服硝酸甘油后,疼痛常迅速缓解
- 初发型劳力性心绞痛:通常在首发症状2个月以内,很轻的体力活动可诱发,程度至少达 CCSIII级(老教材定义为:劳力性心绞痛病程在1个月以内)。
- 稳定型劳力性心绞痛:劳力性心绞痛病程稳定1个月以上。
- 恶化型劳力性心绞痛:在相对稳定的劳力性心绞痛基础上,心绞痛逐渐增强,疼痛更剧烈、时间更长或更频繁,CCS分级至少增加I级水平,程度至少CCSIII级(老教材定义为:同等程度劳累所诱发的胸痛次数、严重程度及持续时间突然加重)。
- 自发性心绞痛:胸痛发作与心肌需氧量的增加无关。与劳力性心绞痛相比,疼痛一般持续时间较 长,程度较重,不易为硝酸甘油缓解,未见心肌酶学改变。心电图常出现某些暂时性ST段压低或T波改变。
- 变异型心绞痛:某些自发性心绞痛病人发作时出现暂时性ST段抬高常称为变异型心绞痛。
稳定型心绞痛
劳力性心绞痛
在冠状动脉固定性严重狭窄基础上,由于心肌负荷增加引起心肌急剧的、暂时的缺血缺氧的临床综合征。
临床表现
- 发作性胸痛(典型症状):常在体力活动或情绪激动时发生,多表现为胸骨体之后压迫感、束带感、紧缩感、窒息感,属钝痛性质,持续数分钟至十余分钟,多为3-5分钟,停止活动或含服硝酸甘油后缓解。有时胸痛可放射至左肩、左臂内侧达无名指和小指,或至颈咽部、下颌部。
- 体征:平时一般无异常体征。心绞痛发作时常见心率增快、血压升高、皮肤出汗,可出现第四或第三心音奔马律。可有暂时性心尖部收缩期杂音,是乳头肌缺血以致功能失调引起二尖瓣关闭不全所致。
检查

诊断与鉴别诊断
- 诊断:典型症状 + 冠心病危险因素
- 鉴别诊断:
- 急性冠脉综合征、心脏神经症;
- 颈椎病;
- 肋间神经炎、肋软骨炎;
- 膈疝;
- 反流性食管炎、消化性溃疡、肠道疾病;
- 其他引起心绞痛的疾病
治疗
减轻症状、改善生活、控制动粥、预防心梗
一般治疗
- 健康饮食:控制总热量的摄人、其中脂肪提供的热量占总热量的比例25%(饱和脂肪占总热量 <7%)、减少胆固醇摄人(<2d)、避免反式脂肪酸摄入;适量增加植物固醇、纤维素、蔬菜水果的摄入
- 适当运动:每周至少运动5天、每天30-60分钟。症状发作时应减少或停止活动。
- 控制体重:通过限制热量和适当运动,将体重控制在BM1<25kg/m2的理想水平
- 戒烟:鼓励、督促病人戒烟,注意避免被动吸烟。
- 保持心情舒畅,避免和治疗便秘
发作期治疗
- 休息:发作时立刻休息,一般病人在停止活动后症状即逐渐消失。
- 药物治疗:较重的发作,可使用作用较快的硝酸酯制剂。其作用机理为:扩张冠脉,降低阻力,增加冠脉循环的血流量;扩张周围血管,减少静脉回心血量,降低心脏前后负荷和心肌需氧,从而缓解心绞痛。这类药物包括硝酸甘油、硝酸异山梨酯(消心痛)等,可舌下含化。
缓解期治疗
- 改善缺血,减轻症状的药物
- β受体阻滞剂:可减慢心率、减弱心肌收缩力、降低血压、降低心肌耗氧量,从而减少心绞痛的发作。要求用药后静息心率降至55-60次/分,常用制剂是美托洛尔、比索洛尔等。但应注意低血压、严重心动过缓、高度房室传导阻滞、窦房结功能紊乱、支气管哮喘者不宜应用。
- 硝酸酯类:为非内皮依赖性血管扩张剂,能减少心肌需氧和改善心肌灌注,从而减低心绞痛发作的频率和程度,增加运动耐量。缓解期常用制剂有硝酸甘油皮肤贴片、硝酸异山梨酯缓释片等。
- 钙通道阻滞剂:可抑制心肌收缩,减少心肌氧耗;扩张冠脉,解除冠脉痉挛;扩张外周血管,降低动 脉压,减轻心脏负荷;还可降低血液黏度,抗血小板聚集,改善心肌的微循环。特别适合同时有高血压的病人。常用制剂有维拉帕米、硝苯地平、氨氯地平、地尔硫䓬等。
- 预防心肌梗死、改善预后的药物

- 调节血脂:所有冠心病病人均应严格控制血脂,首选他汀类药物,使低密度脂蛋白持久达标。
- 控制血压:高血压是动脉粥样硬化的主要危险因素之一,冠心病病人应严格平稳、持续控制血压, 一般病人降压治疗目标值<140/90mmHg;若合并糖尿病、慢性肾脏疾病、充血性心力衰竭应 <130/80mmHg。降压药物首选ACEI、ARB、β受体拮抗剂、长效钙通道阻滞剂。
- 控制血糖:冠心病病人约1/3合并糖尿病,其血糖控制目标是空腹血糖7mmol/L、餐后2小时血糖10mmol/L、糖化血红蛋白7%。
- 控制其他危险因素:高尿酸血症、高同型半胱氨酸血症也与动脉粥样硕化的发病有一定关系。
- 血运重建治疗:适用于规范药物治疗后,仍有明显心绞痛发作者。
- 介入治疗(PCI):通过微创介人的方法,利用导管技术,将球囊导管送到冠状动脉狭窄部位,加压 扩张使狭窄减轻,称为经皮冠状动脉腔内成形术(PTCA)。借助球囊导管将金属支架携带至冠状动脉病 变部位,加压扩张释放支架,对局部进行支撑,称为冠状动脉支架植人术,可明显降低PTCA术后再狭窄 率。利用特殊技术将雷帕霉素(西罗莫司)等药物装载到支架上,支架植人后在局部缓慢释放药物,抑制新生内膜形成,可进一步降低再狭窄率。这种带有抗再狭窄药物的支架,称为药物洗脱支架(DES),是目前冠脉介人治疗的主流。植入DES后,病人需接受阿司匹林+氯吡格雷双联抗血小板治疗至少1年。
- 冠状动脉旁路移植术(CABG):对于合并糖尿病、充血性心衰的严重多支血管病变病人,以及 SYNTAX积分超过32分的左主干病变病人,应首选CABG。移植物可选用乳内动脉、桡动脉、胃网膜右动脉或大隐静脉。动脉性移植物能获得更好的远期疗效。
急性冠脉综合征
由于冠状动脉不稳定斑块破溃继发血栓形成、冠状动脉痉挛、严重狭窄、创伤、夹层等冠脉原因引起冠状动脉供血急剧减少,或高热、甲亢等心脏外原因导致心肌耗氧量明显增加,引起心肌缺血症状急性发作,称为急性冠脉综合征(ACS)。不稳定斑块破溃继发血栓形成是ACS的主要发病机制。
分类
- 根据发病时心电图有无ST段抬高:ACS可分为
- ST段抬高型急性冠脉综合征
- 非ST段抬高型急性冠脉综合征(NSTE-ACS);不经干预绝大多数自然病程表现为ST段抬高型急性心肌梗死(STEMI)。 根据发病后有无心肌损伤标志物明显升高,NSTE-ACS可细分为非ST段抬高型急性心肌梗死 (NSTEMI)、**不稳定型心绞痛(UA)**两种。因其发病机制、临床表现相似,治疗原则相同,故一并讨论。
临床表现
- 心肌缺血样胸痛不稳定发作:如静息状态发作、初发心绞痛或原有心绞痛症状恶化。与稳定型心绞痛相比,症状持续时间更长、程度更重,引起发作的活动量减小。
- 无特异性阳性体征
- ST段抬高
- 在胸导联(V1-V6)中 :ST段抬高≥1 mm(0.1 mV)。
- 在肢体导联(I、II、III、aVR、aVL、aVF)中 :ST段抬高≥1 mm(0.1 mV),但在aVR导联中通常不考虑抬高。
- 对于心肌梗死的诊断 ,需要在至少两个相邻的导联中观察到ST段抬高。
诊断
-
心肌缺血样胸痛不稳定发作 + 发作时无心电图ST段抬高(?)可建立临床诊断
-
发病后动态观察(多久查1次?)心肌损伤标志物水平变化,标志物水平不升高或仅有轻度升高,未达到心肌梗死诊断标准的为不稳定型心绞痛;标志物水平明显升高达到心肌梗死诊断标准且符合其演变规律的为非ST段抬高的急性心肌梗死。
鉴别诊断
与活动的关系;ST段抬高
- 不稳定型心绞痛(UA) vs. 稳定型心绞痛

- 变异型心绞痛 vs. 急性心肌梗死

危险分层
请思考,为什么有这么多评分标准?每种的优劣各如何?
TIMI 评分
按照病人是否具有下列各项特点计算总分,每符合 1 项特点记 1 分,总分越高,两周内发生死亡、急性心肌梗死、紧急血运重建的风险就越大:
- ①年龄 ≥ 65 岁;
- ②有至少 3 个冠心病危险因素;
- ③已知冠状动脉狭窄 ≥ 50% ;
- ④ECG 有 ST 段变化;
- ⑤24 小时内心绞痛发作至少 2 次;
- ⑥发病前服用阿司匹林超过 7 天;
- ⑦血清心肌损伤标志物水平升高 。
TIMI 评分 0 ~ 1 分: 14 天内发生死亡、急性心肌梗死、需进行紧急血运重建的比例为 4.79%,评分 2 分为 8.3%,3 分为 13 .2%,4 分为 19.9%,5 分为 26.2%,6~7 分为 40 .9%。
GRACE 评分
年龄、心率、血压、肾功能等因素计算综合评分,评分越高发生死亡风险也越高。
- ①近期风险: 低危组: GRACE 评分≤108 ,院内死亡率< 1% ;中危组: GRACE 评分 109 ~ 140 ,院内死亡率 1% ~ 3% ;高危组 : GRACE 评分> 140 ,院内死亡率> 3% 。
- ②中期风险:低危组 : GRACE 评分≤88,出院后 6 个月死亡率< 3% ;中危组: GRACE 评分 89 ~ 118, 出院后 6 个月死亡率 3% ~ 8% ;高危组: GRACE 评分> 118 ,出院后 6 个月死亡率> 8% 。
ESC 危险分层
欧洲心脏病协会( ESC )针对 NSTE-ACS 施行介入干预急迫性提出的危险分层标准。
- ①极高危组:血流动力学不稳定或心源性休克;反复或持续性胸痛;危及生命的心律失常或心搏骤停;合并心肌梗死的机械并发症;急性心衰;反复出现 ST-T 动态变化,尤其是间断出现 ST 段抬高 。
- ②高危组:肌钙蛋白动态变化符合心肌梗死的诊断标准; ST-T 动态变化; GRACE 评分> 140 分。
- ③中危组:糖尿病;肾功能不全[eGFR<60ml (min · 1.73m2) ] ;LVEF<40%或有充血性心衰;心肌梗死后早期心绞痛;既往 PCI ;既往 CABG 史; GRACE 评 109 ~ 140。
- ④低危组:不符合以上任何一项 。
治疗
ESC危险分层与介入评估
- ①ESC 极高危组应争取 2 小时内进行介入评估;
- ②ESC 高危组应在 24 小时内完成介入评估
- ③ESC 中、低危组应在人院 72 小时内进行介入评估;
- ④病情稳定的低危病人也可选择在出院前进行无创检查,若结果显示为阳性,应进行介入评估 。
一般治疗
- 休息、保持安静、平静、吸氧
- 处理发热 、贫血 、低血压 、心律失常等增加心肌氧耗的因素
抗心肌缺血
减少心肌氧耗量、扩张冠脉、缓解心绞痛发作
- ①硝酸酯类:可扩张静脉,降低心脏前负荷,并降低左心室舒张末压,降低心肌耗氧量,改善左心室 功能 。此外,硝酸醋类还可扩张正常或粥样硬化的冠状动脉,缓解心肌缺血 。 心绞痛发作时,可含服硝酸 甘油 。若仍无效,可静脉应用硝酸甘油或硝酸异山梨醋。
- ②β受体阻滞剂:主要作用于心肌 β1 受体而降低心肌耗氧量,减少心肌缺血反复发作,减少心肌梗 死的发生 。 应尽早用于无禁忌证的 UA 病人 。 常使用选择性β1 受体阻滞剂,如美托洛尔、比索洛尔等 。
- ③钙通道阻滞剂:可有效减轻心绞痛症状,可作为治疗持续性心肌缺血的次选药物 。 钙通道阻滞剂 为血管痉孪性心绞痛(即变异型心绞痛)的首选药 , 能有效降低心绞痛的发生率 。
抗板
阿司匹林、氯吡格雷、阿昔单抗都用过
- ①阿司匹林:不可逆地乙酰化血小板内的COX-1酶,抑制其合成前列腺素(prostaglandins)和血栓素A2(thromboxane A2, TXA2)。TXA2是一种强效的促凝物质,能够促进血小板的聚集和血管收缩;抑制前列腺素合成可减轻炎症反应。除非有禁忌证,所有 UA 均应尽早使用阿司匹林。 如无明显副作用,应终身用药 。
- ②ADP 受体拮抗剂:通过阻断血小板的 P2Y12受体抑制 ADP 诱导的血小板活化,与阿司匹林机制不 同,联合应用可以提高抗血小板疗效 。 不稳定型/非 ST 段抬高型心肌梗死病人建议联合使用阿司匹林和 ADP 受体拮抗剂,维持治疗至少 12 个月 。 常用药物包括氯毗格雷、 噻氯匹定、普拉格雷 、替格瑞洛等 。 ③血小板糖蛋白 GP IIb/IIIa 受体拮抗剂:具有强大的抗血小板作用,常用药物包括阿昔单抗、替罗 非班 、依替巴肽等,主要用于计划接受介入治疗的 UA 病人 。
抗凝
- 中、高危的UA病人
- 普通肝素、低分子肝素(比如依诺肝素钠)、磺达肝癸
降脂、抗炎、稳定斑块
- 他汀类:抗炎、稳定斑块
介入治疗
ST段抬高型急性心肌梗死
冠脉不稳定斑块破裂、靡烂基础上继发血栓形成导致冠脉血管持续、完全闭塞,从而导致急性心肌缺血性坏死
临床表现
-
前驱症状:50% ~ 81%的病人发病前数日有乏力、胸部不适、活动时心悸 、气急、烦躁、心绞痛等,其中以初发型心绞痛或恶化型心绞痛最突出 。
-
临床表现

- 体征
- ①心脏浊音界可正常, 也可轻度至中度增大 。
- ②心率多增快,少数可减慢 。
- ③心尖区第一心音减弱,可出现第四心音(心房性 ) 奔马律,少数为第三心音(心室性)奔马律。
- ④部分病人可闻及心包摩擦音,为反应性纤维性心包炎所致 。
- ⑤心尖区粗糙的收缩期杂音或伴收缩中晚期喀喇音,为二尖瓣乳头肌功能失调或断裂所致 。
- ⑥室间隔穿孔,可于胸骨左缘 3~4 肋间新出现粗糙的收缩期杂音伴震颤 。
- ⑦各种心律失常
- ⑧血压降低 :几乎所有病人均有
- 注意事项
- 前壁心梗易发生室性心律失常,下壁心梗易发生房室传导阻滞一一记忆为下水道阻塞(下阻)
- 前壁心肌梗死若发生房室传导阻滞,则表明梗死范围广泛,病情严重 。
- 急性心肌梗死早期主要死因为室颤,心律失常以室早最多见 。
检查检验
心电图简易知识可见笔记《心电图》
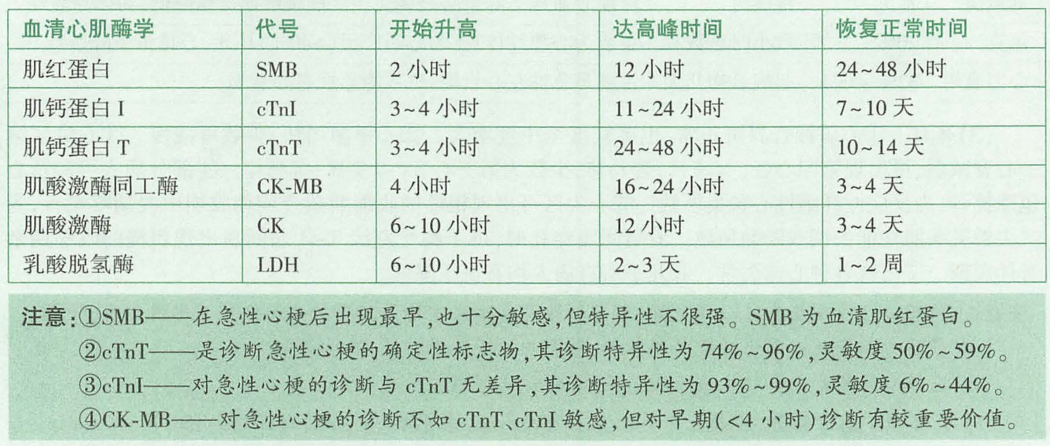
- 心肌梗死后最早出现的心电图改变是相应导联出现异常高大的T波 → 数小时后, ST 段弓背向上抬高形成单向 曲线 → ST 段逐渐回落到等电位线,与此同时R波逐渐减小直至消失,出现病理性Q波,T 波回落转变为倒置 T 波→ 可能长期遗留Q波和倒置T波
- 急性心肌梗死的心电图定位诊断如下表:

- 心肌坏死标志物
-
超声心动图
- 了解心室壁的运动和左心室功能
- 诊断室壁瘤和乳头肌功能失调,检测心包积液及室间隔穿孔等并发症
-
其它检查:静态核素(99mTc-MIBI)心肌断层显像、MRI等。似乎不太常用?
-
为什么没有CTA或者介入手术室血管成像之类的检查?
诊断与鉴别诊断
-
诊断:典型临床表现 + 特征性心电图 + 实验室检查
-
鉴别诊断
- 心绞痛
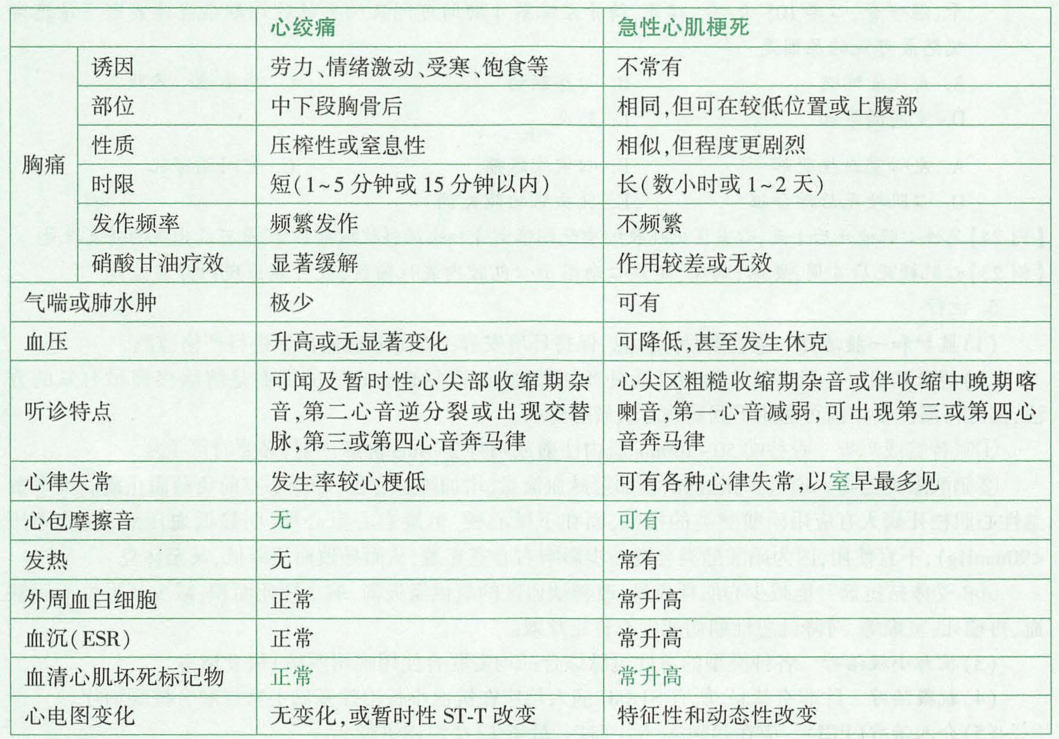
- 主动脉夹层:胸部线片示纵隔增宽,UCG有时可发现主动脉增宽、主动脉内撕裂的内膜片,增强CT、MRI可协助诊断。
- 急性肺动脉栓塞:深静脉血栓形成的诱因或表现;CT肺动脉造影(Computed Tomography Pulmonary Angiography, CTPA)可明确诊断
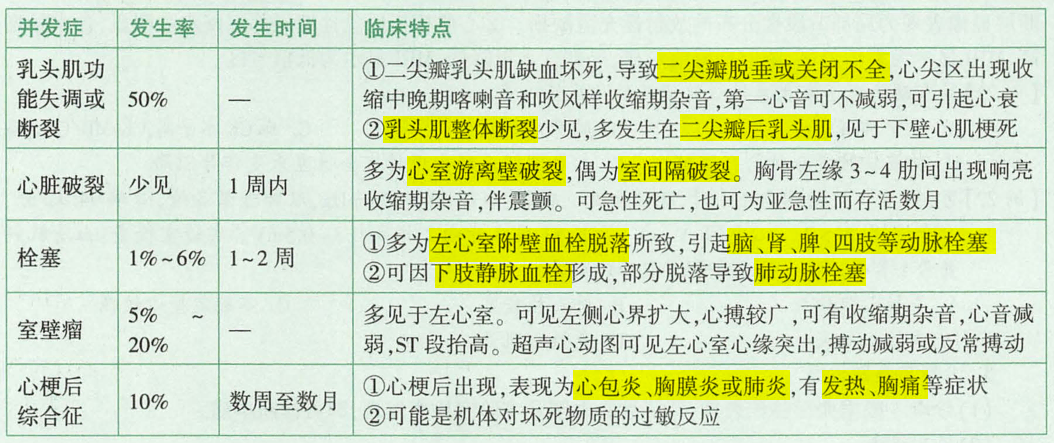
并发症
治疗
- 监护和一般治疗:急性期卧床休息,保持环境安静。在冠心病监护室进行严格监测。
- 镇痛:在心肌冉灌注治疗的基础或之前进行
- 哌替啶50 ~ 100mg肌内注射或吗啡2-4mg静脉注射
- 硝酸酯类药物:大多数患者可用;下壁心梗、可疑右心室心梗、明显低血压病人(收缩压<90mmHg)不宜使用
- β受体拮抗剂:能减少心肌耗氧量,改善缺血区的氧供需失衡,缩小梗死面积,减少复发性心肌缺血、再梗死、室颤等,对降低急性期病死率有肯定疗效。
- 抗血小板:联合使用阿司匹林+氯吡格雷
- 抗凝治疗:除非有禁忌,所有STEMI病人均应在抗血小板治疗基础上常规联合抗凝治疗
- 经皮冠状动脉介入治疗(Percutaneous Coronary Intervention,PCI):应在起病3、6小时内,最多12小时内进行。
- 溶栓疗法:预计直接PCI时间大于120分钟,则首选溶栓策略,应力争10分钟给予溶栓药物
- 适应证:
- 两个或两个以上相邻导联ST段抬高(胸导联≥0.2mv,肢导联≥0.1mv),起病时间<12 小时,病人年龄<75岁
- ST段显著抬高的心梗,病人年龄>75岁,可慎重进行
- ST段抬高型心梗,发病 时间已达12~24小时,但如仍有进行性缺血性胸痛、广泛ST段抬高者也可考虑。
- 禁忌症
- 6个月内发生过缺血性脑卒中或脑血管事件
- 中枢神经系统受损、颅内肿瘤
- 2~4周内有活动性内脏出血
- 主动脉夹层
- 入院血压>180/110mmHg
- 目前正在使用抗凝药
- 2~4周内有头部外伤、心肺复苏史
- 3周内外科大手术
- 2周内曾有在不能压迫部位的大血管行穿刺术
- 溶栓药物:尿激酶、链激酶、重组组织型纤维蛋白溶酶原激活剂(rt-PA)静脉滴注或冠脉注射
- 溶栓成功判断标准
- 冠脉造影直接判断(最直接)
- 抬高的ST段于2小时内回降50%以上
- 胸痛2小时内消失
- 2小时内出现再灌注性心律失常
- 血清CK-MB酶峰值提前出现(14小时内)
- 适应证:
- 治疗心衰:急性心梗24小时内禁用洋地黄,右心室梗死者慎用利尿剂。
- 右心室梗死的处理:
- 右心室梗死多伴右心衰竭、低血压,无左心衰竭时可补充血容量
- 禁用利尿剂
- 非ST段抬高心肌梗死(NSTEMI)的处理
- NSTEMI其住院期病死率较低,但再梗死率、心绞痛再 发生率和远期病死率较高。
- NSTEMI多为非Q波性,不宜溶栓治疗。
- 低危组以阿司匹林、肝素治疗为主; 中危组和高危组以介人治疗为主。
- 注意事项
- 急性心肌梗死早期(6小时内)治疗首选——介入治疗(心肌再灌注)
- 无条件施行介入治疗的、发病12、24小时仍有进行性缺血性胸痛者——施行溶栓治疗
- 既不能施行介入治疗,也不能施行溶栓治疗的——施行紧急主动脉冠脉旁路移植术。
预防
-
预防动脉粥样硬化和冠心病,属一级预防。已有冠心病和心肌梗死者,预防再次梗死和其他心血管事件,称之为二级预防。
-
二级预防可记忆为“ABCDE":
- A:aspirin(抗血小板聚集)、anti-anginal therapy(抗心绞痛治疗,硝酸酯类制剂)。
- B:beta-blocker(应用β受体阻滞剂预防心律失常,减轻心脏负荷)、blood pressure control(控制好血压)。
- C:cholesterol lowing(控制血脂水平)、cigarettes quiting(戒烟)。
- D:diet control(控制饮食)、diabetes treatment(治疗糖尿病)。
- E:education(普及有关冠心病的教育)、exercise(鼓励有计划、适当的运动锻炼)。